Avaliar a pele dos recém-nascidos (RN) pode ser desafiador devido a características fisiológicas, como pele avermelhada por hematócrito elevado e icterícia, que dificultam a visualização de lesões. Um diagnóstico preciso de alterações cutâneas requer uma história clínica detalhada, conhecimento das condições gestacionais, histórico de doenças maternas e evolução das lesões. É essencial examinar o RN em boa iluminação, avaliando toda a pele, fâneros e mucosas, utilizando inspeção, palpação e, se necessário, ausculta. A avaliação deve ser rotineira para detectar precocemente alterações cutâneas, evitando exames desnecessários e ansiedade familiar. Lesões de pele podem ser congênitas ou adquiridas, transitórias ou permanentes, e variam de erupções benignas a sinais de infecções graves ou condições genéticas [1].
O presente texto traz uma síntese das mais frequentes afecções dermatológicas em RN.

Descamação fisiológica
A descamação fisiológica é caracterizada por escamas finas e discretas de 5 a 7mm, podendo ser maiores e laminares. No RN a termo, começa no segundo ou terceiro dia de vida nas mãos, pés e tornozelos. Já nos neonatos pós-termo, já está presente ao nascimento e, nos prematuros, surge após duas a três semanas de vida. Pode persistir por até três meses, atingindo o pico entre o sexto e o décimo dia de vida. Quando ocorre desde o nascimento, pode estar associada a pós-maturidade, anóxia intrauterina e ictiose, e o diagnóstico diferencial inclui várias formas de ictiose e displasia ectodérmica hipoidrótica.
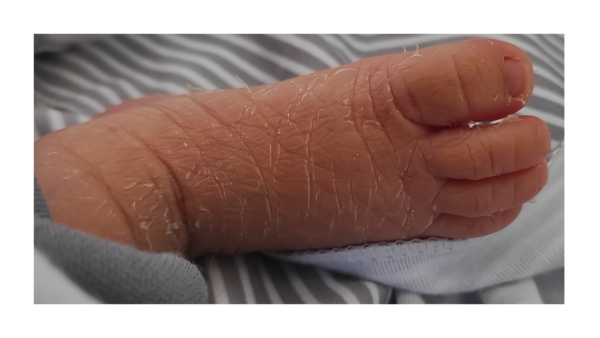
Eritema tóxico
Trata-se de uma erupção cutânea benigna, autolimitada e transitória, descrita desde o século XV, que se manifesta como pústulas e pápulas amareladas cercadas por áreas avermelhadas, afetando aproximadamente 48% a 72% dos RN a termo. As lesões podem acometer, face, tronco, glúteos e extremidades proximais, exceto as regiões plantar e palmar. Surge na primeira semana de vida e geralmente se resolve em 7-14 dias. A condição é mais comum em meninos e raramente recorre. Embora a causa exata seja desconhecida, teorias incluem resposta alérgica e reação imunológica à colonização microbiana ou por imaturidade do aparelho pilossebáceo [1,3].
O diagnóstico é clínico, sem necessidade de exames laboratoriais, e o tratamento envolve a educação dos pais sobre a natureza benigna da condição, tranquilizando-os sobre sua resolução espontânea sem sequela.
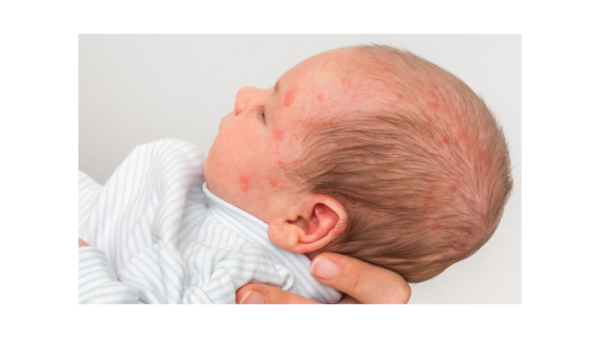
Acne neonatal
A acne neonatal consiste em uma dermatose transitória mais frequente no sexo masculino, com proporção menino:menina de 4,5:1 [4]. Sua origem parece suceder uma estimulação hormonal das glândulas sebáceas por andrógenos maternos e endógenos [5].
As lesões podem surgir desde o nascimento, embora apareçam mais frequentemente entre a 2ª e a 6ª semanas de vida e consistem em comedões abertos e fechados (lesões obstrutivas), que podem evoluir para pápulas e pústulas eritematosas e, mais raramente, cistos e nódulos. Áreas acometidas pela acne neonatal englobam as regiões malar, geniana, palpebral e frontal, podendo, às vezes, se estender para pescoço, tronco e couro cabeludo. A resolução dessas lesões é espontânea, não deixando cicatrizes após a 4ª semana de vida. No entanto, em alguns casos, podem persistir por 3 a 6 meses, sendo denominada “acne infantil” a acne que persiste além do período neonatal [4].
A imensa maioria dos casos de acne neonatal é transitória e leve [4], podendo não haver necessidade de tratamento. Na maior parte das vezes, a limpeza diária com sabonete ou o uso de agentes queratolíticos suaves é suficiente [5]. Óleos de banho, loções e cremes oleosos podem piorar as lesões e, portanto, devem ser evitados. Na presença de lesões inflamatórias persistentes, uma solução de eritromicina a 2% ou uma loção de peróxido de benzoíla a 2,5% são opções seguras para o tratamento [2]. Casos graves ou recalcitrantes são raros, podendo haver necessidade de rastreio.
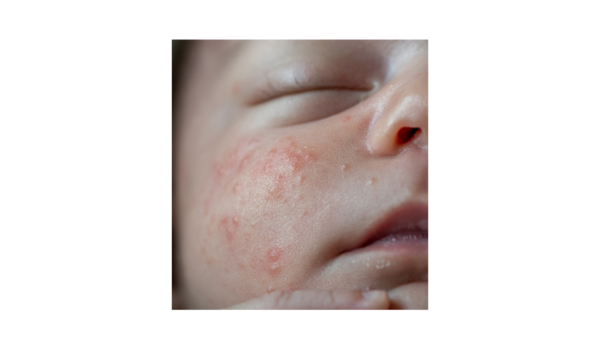
Pustulose cefálica
Caracteriza-se pela presença de pápulas eritematosas e pústulas localizadas, inicialmente, na região malar e que, posteriormente, se disseminam para toda a face, couro cabeludo e, até mesmo, tronco e membros superiores. A pustulose cefálica neonatal se distingue da acne neonatal pela ausência de comedões. Geralmente, as lesões inflamatórias surgem na quarta semana de vida como um processo reacional à Malassezia furfur, desaparecendo, de forma espontânea, após algumas semanas, sem deixar cicatrizes. Quando as lesões são disseminadas, o uso de derivados imidazólicos tópicos pode ser indicado para acelerar a resolução.
Melanose pustulosa neonatal transitória
Esta afecção consiste em pequenas vesículas secas em uma base macular marrom pigmentada. É mais frequente em bebês negros, podendo ser visibilizada desde o nascimento. Trata-se de uma condição benigna. No entanto, assim como o eritema tóxico, pode mimetizar complicações, como a erupção violenta do impetigo de Staphylococcus aureus ou a erupção vesicular do Herpes simplex disseminado.
Hiperplasia sebácea
A hiperplasia sebácea é um tipo de dermatose frequente que ocorre em, aproximadamente, 50% dos neonatos a termo.
O desenvolvimento e a função da glândula sebácea, tanto no feto quanto no RN, são controlados por andrógenos provenientes da mãe e pela produção de esteroides endógenos, que promovem o aumento da excreção de sebo poucas horas depois que o bebê nasce. Consequentemente, pode haver proliferação exorbitante com evidente visualização nos primeiros dias de vida [8]. Dessa forma, a hiperplasia é caracterizada pela presença de múltiplas pápulas amareladas com cerca de 1 mm de diâmetro em região malar e dorso do nariz, que desaparece espontaneamente nos primeiros 30 dias de vida.
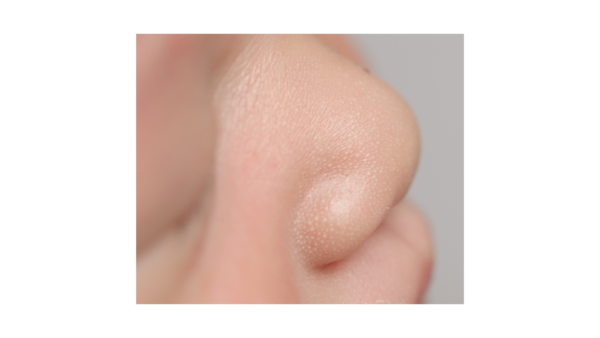
Cistos de milia
Os cistos de milia são cistos de inclusão na epiderme, associados a unidades pilossebáceas que se originam do infundíbulo dos pelos. Ocorrem em 40 a 50% dos neonatos, são tipicamente presentes ao nascer e se caracterizam pela presença de pápulas peroladas de cor branca ou amarelada, levemente endurecidas e com cerca de 1 a 2 mm de diâmetro. Estas pápulas podem ser únicas ou múltiplas e se encontram agrupadas, sendo predominantes em fronte e mento. Os cistos não exigem tratamento, apresentando involução espontânea.
Miliária
A miliária ocorre devido a sudorese associada à obstrução das glândulas sudoríparas que ainda não estão completamente desenvolvidas na criança, em especial no período neonatal. Dessa forma, locais com umidade e temperatura elevadas (como em regiões de clima quente), abafamento da pele através do excesso de agasalhos, condições febris e necessidade de incubadora aquecida estão associadas ao início da doença que piora diante do uso de roupas apertadas e ao estresse térmico [2,6].
Há quatro tipos de miliária: cristalina, rubra, pustulosa e profunda [10].
Miliária cristalina
A miliária cristalina consiste em vesículas superficiais limpas de 1 a 2 mm que ocorrem em áreas intertriginosas, especialmente pescoço e axilas, e evoluem com ruptura espontânea [11].
Miliária rubra e miliária pustulosa
Também conhecida como “brotoeja” ou “exantema do calor”, a miliária rubra é a forma mais frequente de miliária. As lesões costumam estar presentes na fronte, parte superior do tronco, áreas flexurais como pregas do pescoço e sob roupas e bandagens e podem ser muito semelhantes a diversas afecções cutâneas de RN, como acne neonatal, infecções estafilocócicas, herpes simples ou candidíase. Em geral, ocorre em RN entre uma e três semanas de vida, e consiste em pápulas e vesículas eritematosas maiores, resultantes da obstrução das camadas intraepidérmicas mais profundas dos ductos écrinos, acompanhada de uma resposta inflamatória, com mínimo envolvimento folicular. Em casos de resposta inflamatória mais intensa, podem surgir pústulas, e a condição passa a ser denominada miliária pustulosa [2, 10].

Miliária profunda
Surge quando o suor retido vaza dos ductos sudoríparos para a derme. Isso pode ocorrer durante a exposição ao calor intenso, resultando na formação de pápulas discretas, cor de carne, que se assemelham a piloereções [10].
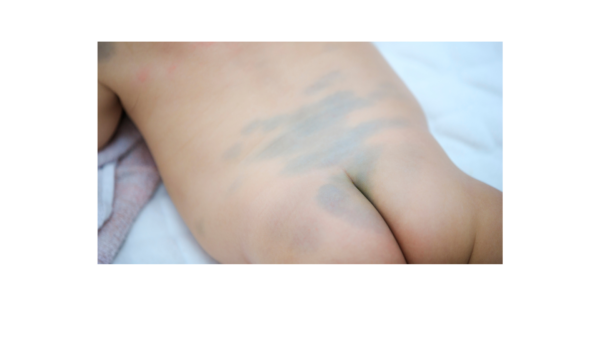
Melanocitose dérmica congênita (mancha mongólica)
Consiste em uma lesão pigmentada cinza-azulada comum em RN, especialmente em populações asiáticas e negras. Localiza-se predominantemente na região lombar e sacral-glútea, desaparecendo geralmente entre 1 e 6 anos. A condição resulta da migração inadequada dos melanócitos durante o desenvolvimento fetal e é benigna, não necessitando de tratamento. Em casos raros, lesões persistentes podem ser tratadas com laser por razões estéticas. É importante diferenciá-la de outras condições como o Nevo de Ota e Ito, que não regridem e podem requerer intervenção médica. Ademais, profissionais de saúde devem registrar essas lesões para evitar confusão com traumas não acidentais e educar os pais sobre sua natureza benigna [12].
Manchas café-com-leite
São lesões cutâneas pigmentadas, variando de castanho-claro a escuro, que podem aparecer ao nascimento ou nos primeiros anos de vida. Consistem em máculas homogêneas bem delimitadas. Em geral, são encontradas no tronco isoladas [1,13].
Há dois tipos principais de manchas café-com-leite. O primeiro e mais frequente tipo é conhecido como “costa da Califórnia” e consiste em máculas com margens regulares e claramente demarcadas, variáveis em tamanho (de alguns milímetros a acima de 20cm) e podem estar de forma isolada ou múltipla. Já o segundo tipo é conhecido como “costa do Maine”, caracterizado por se tratar de uma mácula com margem irregular, sendo menos comum, de maior tamanho e isolada. O padrão “costa da Califórnia” é observado na neurofibromatose 1 (NF1) e em outras condições relacionadas. Já o padrão “costa do Maine” pode ser encontrado em um distúrbio pigmentar segmentar [13].
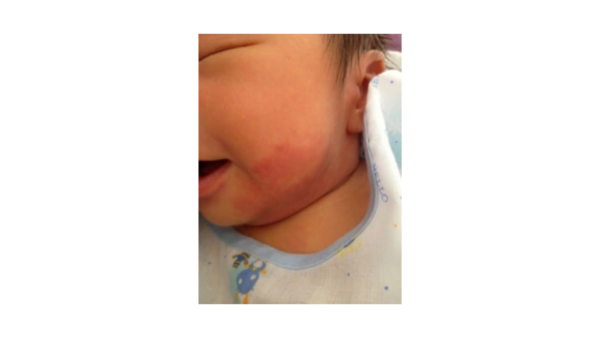
Nevo simples (mancha salmão ou hemangioma macular rosa)
Também conhecido como “mordida de cegonha” e “beijo de anjo”, o nevo simples é uma afecção frequente, observada em pálpebras, glabela e nuca. Consiste em uma marca de nascença vascular que está presente em até 80% dos RN. Suas características incluem máculas irregulares, de coloração vermelha ou rosa, resultantes da dilatação dos capilares dérmicos. A maioria das lesões faciais é transitória e desaparece por volta de 1 ano. Todavia, lesões cervicais podem persistir por toda a vida [7,14].
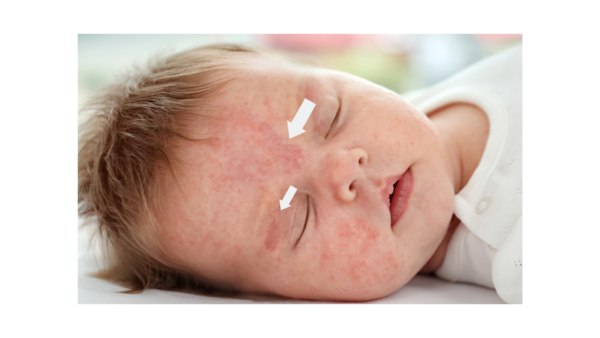
Manchas vinho do Porto
As manchas em vinho do Porto (nevus flammeus) são malformações capilares presentes ao nascimento e permanentes, geralmente localizadas no rosto. Inicialmente rosas ou vermelhas, escurecem com o tempo e podem desenvolver uma superfície irregular. O tratamento mais eficaz é o laser de corante pulsado, especialmente se iniciado na infância, resultando em até 90% de melhora. A maioria ocorre como defeitos isolados, mas podem estar associadas a síndromes como Sturge-Weber, que inclui complicações neurológicas e oculares, ou Klippel-Trénaunay-Weber, caracterizada por malformações vasculares e hiperplasia de tecidos. O monitoramento vitalício pode ser necessário em casos com risco de glaucoma [7].
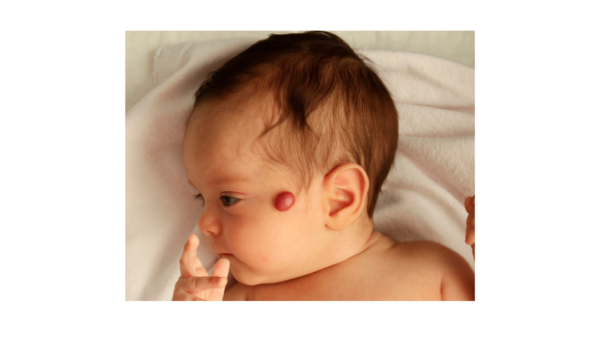
Hemangioma infantil e hemangioma congênito
O hemangioma infantil (HI) é um tumor vascular comum em crianças, cuja fisiopatologia ainda não está totalmente esclarecida, mas acredita-se que seja resultado de uma resposta aberrante de células-tronco pluripotentes a estímulos como a hipóxia e o sistema renina-angiotensina. Surgindo nas primeiras semanas de vida, o HI passa por uma fase de rápida proliferação até os quatro a seis meses, estabiliza-se até os 12 meses e depois involui lentamente até os nove a dez anos. Ao nascimento, pode se apresentar como um precursor, caracterizado por manchas telangiectásicas, hipocrômicas ou azuladas. É crucial que o pediatra reconheça esses precursores e alerte a família para a necessidade de acompanhamento caso haja formação de placas ou tumores, com o ideal sendo o diagnóstico e início do tratamento antes da fase de crescimento rápido, entre 15 dias e seis meses de vida [2].
O hemangioma congênito (HC) difere do hemangioma infantil na evolução clínica e no tratamento, desenvolvendo-se intraútero e estando presente ao nascimento. Caracteriza-se por um tumor vascular violáceo, com ou sem halo hipocrômico, e pode evoluir de três formas: rapidamente involutivo (RICH), não involutivo (NICH) e parcialmente involutivo (PICH). Os RICH, localizados principalmente nos membros, resolvem-se espontaneamente entre seis e 14 meses. Os PICH têm involução parcial após o nascimento, enquanto os NICH não se modificam ao longo do tempo [2].
O tratamento inclui observação regular e acompanhamento clínico até a resolução completa ou parcial (involuem espontaneamente) com a possibilidade de tratamento cirúrgico para PICH e NICH. Contudo, se surgirem complicações e houver necessidade de tratamento, podem ser utilizados o timolol tópico ou o propranolol oral [14].
Em casos de lesões maiores que 5 cm, é recomendada investigação com ultrassom, hemograma, coagulograma e avaliação cardiológica devido ao risco de complicações como sangramento, coagulopatia e falência cardíaca. HC não apresenta positividade para o marcador GLUT-1, diferente do HI.
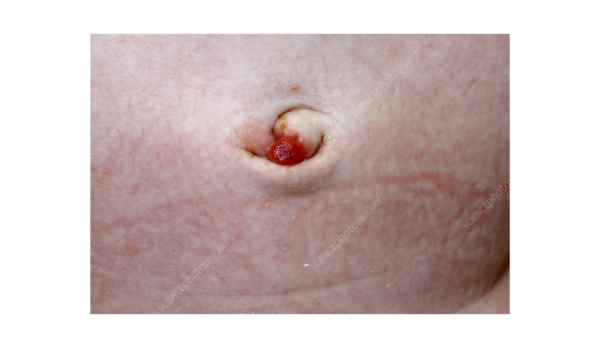
Granuloma umbilical
Um granuloma umbilical é um nódulo vermelho que pode se desenvolver após a queda do cordão umbilical. Seu desenvolvimento envolve uma proliferação anormal de fibroblastos no umbigo, o que leva a formação de camadas espessas de endotélio e tecido de granulação. Dentro da lesão, os vasos têm uma aparência pontilhada, parecida com um morango [15].
A utilização de sal de cozinha para o tratamento tem demonstrado boa efetividade, sendo indolor e com risco reduzido de queimadura química. Ademais, o sal é um produto de fácil acessibilidade e de custo baixo [16]. É importante lembrar que quando os granulomas são persistentes, deve ser realizado o diagnóstico diferencial com pólipos que podem exigir retirada cirúrgica.
Autoria

Roberta Esteves Vieira de Castro
Graduada em Medicina pela Faculdade de Medicina de Valença ⦁ Residência médica em Pediatria pelo Hospital Federal Cardoso Fontes ⦁ Residência médica em Medicina Intensiva Pediátrica pelo Hospital dos Servidores do Estado do Rio de Janeiro. Mestra em Saúde Materno-Infantil (UFF) ⦁ Doutora em Medicina (UERJ) ⦁ Aperfeiçoamento em neurointensivismo (IDOR) ⦁ Médica da Unidade de Terapia Intensiva Pediátrica (UTIP) do Hospital Universitário Pedro Ernesto (HUPE) da UERJ ⦁ Professora adjunta de pediatria do curso de Medicina da Fundação Técnico-Educacional Souza Marques ⦁ Membro da Rede Brasileira de Pesquisa em Pediatria do IDOR no Rio de Janeiro ⦁ Acompanhou as UTI Pediátrica e Cardíaca do Hospital for Sick Children (Sick Kids) em Toronto, Canadá, supervisionada pelo Dr. Peter Cox ⦁ Membro da Sociedade Brasileira de Pediatria (SBP) e da Associação de Medicina Intensiva Brasileira (AMIB) ⦁ Membro do comitê de sedação, analgesia e delirium da AMIB e da Sociedade Latino-Americana de Cuidados Intensivos Pediátricos (SLACIP) ⦁ Membro da diretoria da American Delirium Society (ADS) ⦁ Coordenadora e cofundadora do Latin American Delirium Special Interest Group (LADIG) ⦁ Membro de apoio da Society for Pediatric Sedation (SPS) ⦁ Consultora de sono infantil e de amamentação ⦁ Instagram: @draroberta_pediatra
Como você avalia este conteúdo?
Sua opinião ajudará outros médicos a encontrar conteúdos mais relevantes.

